FILLER DEL VOLTO IN ECOGUIDA
L'incidenza delle complicazioni da filler a base di HA del volto è aumentata significativamente. In questo contesto, l'ecografia, e in particolare l'ecografia Doppler, è diventata uno strumento importante per migliorare la sicurezza dei trattamenti con filler a base di acido ialuronico. L'esame ecografico può aiutare sia nella prevenzione delle complicazioni sia nella loro gestione utilizzando le ialuronidasi in ecoguida. Per avvalorare questo discorso, uno studio molto importante (DELPHI) riguardo l’utilizzo dell’ecografia nelle infiltrazioni del volto, ha messo in evidenza l' (obbligo) nell' utilizzo in alcune aree più sensibili ad eventi vascolari.
Complicanze maggiori
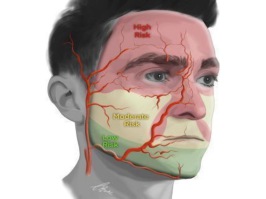
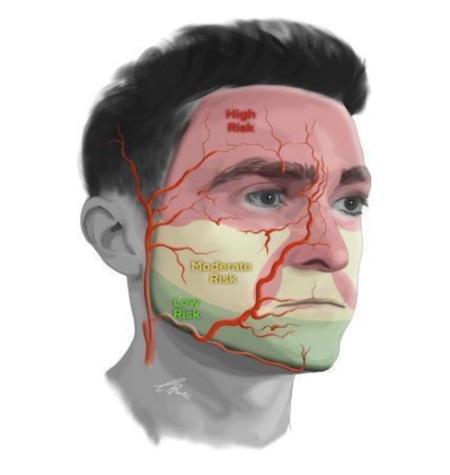
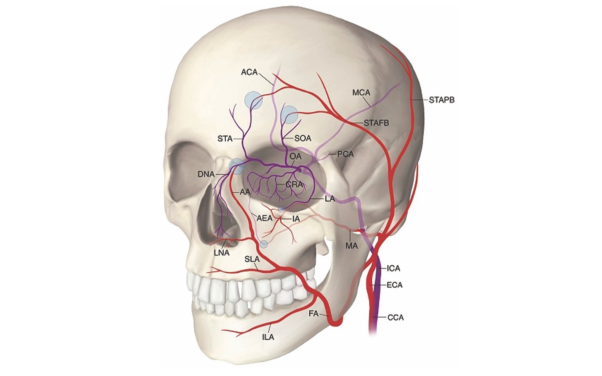
L'immagine sopra descrive le aree del viso piu a rischio durante procedure infiltrative di riempitivo. In rosso le aree più ad alto rischio, che secondo la nuova sopra indicata consensus, dovrebbero essere infiltrate "obbligatoiamente"in eco guida o al limite in ecoassistita, valutando in quest'ultima la localizzazione, il decorso e la profondità, prima di essere trattate. Mentre le aree a moderato rischio sono indicate con il colore giallo. Queste sono il Mid Face e le labbra. Infine in verde le aree a basso rischio.
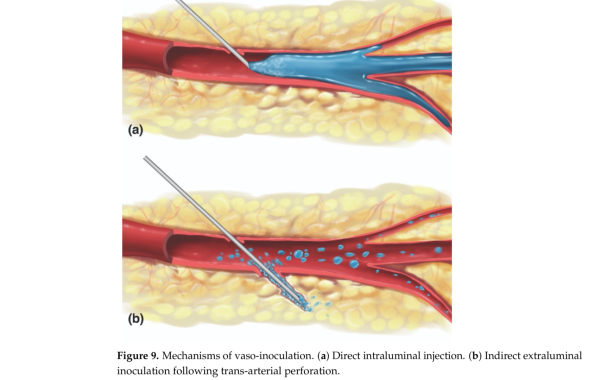
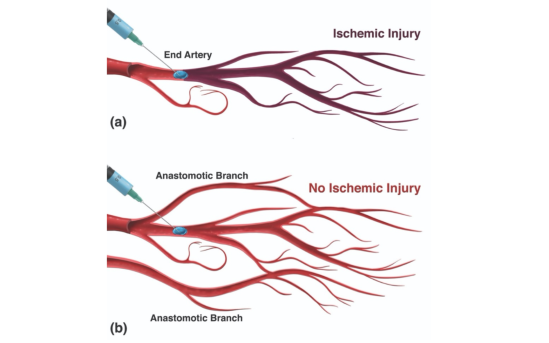
<<La figura sopra, mostra due modalità di embolizzazione delle arterie del volto con ac ialuronico.La Fig A mostra una embolizzazione diretta mentre la Fig B mostra una via indiretta attraverso il foro dell'ago. In quest'ultimo caso per far fuoriuscire il prodotto viscoso attraverso aghi piccoli, (25-30 G) occorrono pressioni molto elevate tali da far entrare il prodotto attraverso il foro di uscuta dell'arteria. inoltre l'acido ialuronico è estremamente irritante (trombogenica) per le pareti vasali occludendole con spasmi e formazioni di trombi.
inoltre se abbiamo una discreta rete anastomotica la lesione ischemica non sarà presente, in alteranativa, se non presente, potremmo avere ischmia e necrosi.
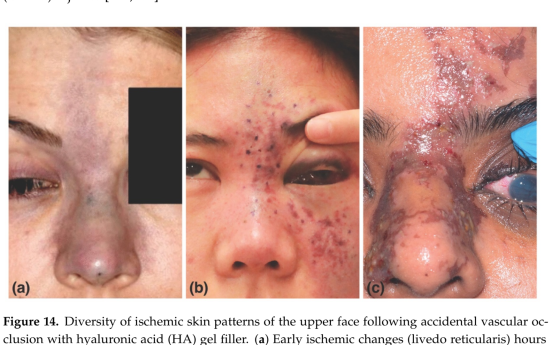
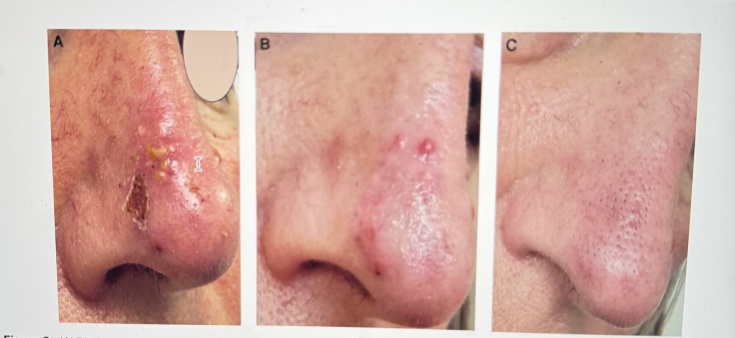
Lesione ischemica dovuta ed embolizzazione dell'arteria laterale del naso ramo dell'arteria sovratrocleare, ramo dell'arteria oftalmica. In questo caso è presente anche una compromissione del circolo carotideo interno per inversione del flusso durante la procedura infiltrativa ed embolizzazione dell'arteria retinica. La figura mostra l'evoluzione della lesione. Fig A a poche ore (livedo reticularis) Fig b a 6 h ed infine a 24 h Fig c.
Quando un embolo di HA ostruisce il flusso sanguigno, si può potenzialmente avere anossia tissu-tale, ischemia che può progredire fino alla necrosi. Il filler può migrare sia per via anterograda che retrograda lungo l'albero arterioso. Quando si osservano cambiamenti di colore della pelle (bianco, marmorizzato, blu-grigio), il sospetto di compromissione vascolare dovrebbe aumentare. Un immediato sbiancamento seguito dalla marmorizzazione (livedo reticularis) di solito si verifica entro poche ore dall'iniezione a causa della mancanza di ossigeno con conseguente dilatazione venosa. Dopo la fase livedo reticularis, segue la fase blu-grigio, a causa della persistente mancanza di ossigeno. Infine, 1-2 giorni dopo, segue la fase delle vescicole (pustole) che è uno dei primi segni di necrosi cutanea.
Il rapido riconoscimento e il trattamento di un evento vascolare è importante per evitare gravi complicanze che potenzialmente cambiano la vita del paziente .
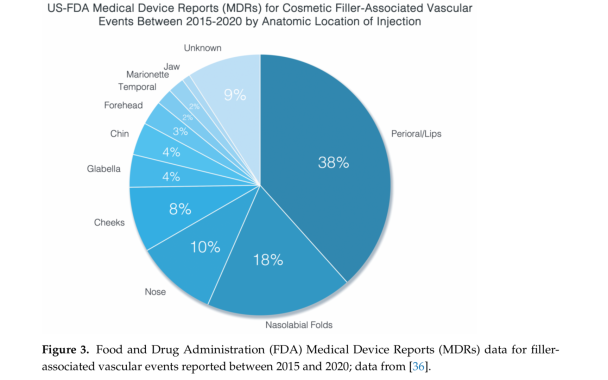
Qui di seguito viene ripotata una schematica rappresentazione delle complicanze ischemiche più frequenti. Si vede come le labbra e le ruga naso geniena siano le più coinvolte, probabiemente perchè sono tra le richeste più frequenti e la condizione vasscolare è tra le più delicate.
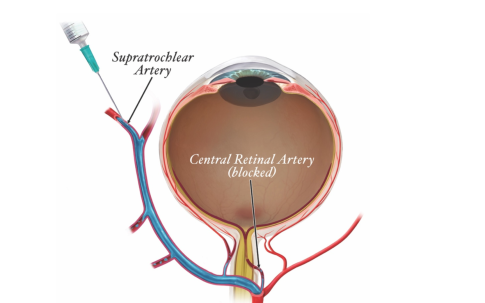
In alcuni casi molto rari, l 'arteria sovratrocleare può essere incannulata e quindi embolizzazione dell arteria centrale della retina. Questo può comportare perdita della vista.
Questa figura mostra le principali aree anastomotiche con il circolo carotideo interno. sono quindi allert impirtanti in caso di embolizzazione con inversione del flusso.<< Nuova casella di testo >>
Trattamento
Il trattamento dell'ischemia periferica consiste nell'immediata somministrazione di laluronidasi ad alto dosaggio e nel massaggio con impacchi caldi, così come nella somministrazione di aspirina per evitare la coagulazione del sangue intorno all'embolo di HA. È richiesto un dosaggio minimo di 200U di ialuronidasi, ma sono suggerite in letteratura fino a 1500U." E consigliato iniettare 500U di ialuronidasi ricostituita in 1 ml di lidocaina zo per un'area cutanea di 5x cm visibilmente colpita dall'evento vascolare, che deve essere iniettata ogni ora fino alla normalizzazione della rivascolarizzazione capillare. L'emivita della ialuronidasi è breve, quindi le iniezioni devono essere ripetute a intervalli orari fino a quando la rivascolarizza-zione capillare non si normalizza e si evita la necrosi tissutale." Il paziente deve essere seguito per follow-up dopo 7 giorni per valutare la buona risoluzione della patologia, o prima se necessario, e successivamente dopo 4 settimane. Quando si verificano infezioni a causa dell'infarto vascolare, il trattamento antibiotico deve essere iniziato immediatamente. La ricostituzione dell'ialuronidasi avviene normalmente con soluzione salina, ma la ricostituzione con lidocaina senza epinefrina può promuovere la vasodilatazione. Ulteriori opzioni terapeutiche, anche se hanno un basso livello di evidenza, includono eparina a basso peso molecolare, pentossitillina e ossigenoterapia iperbarica.
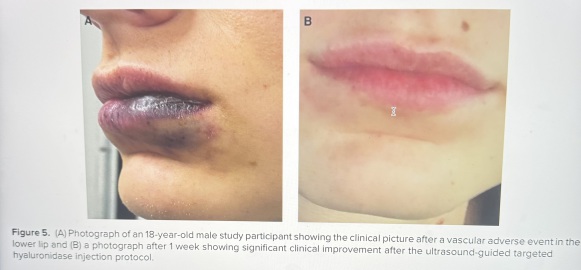
La figura sopra mostra il miglioramento della lesione ischemica dopo il trattamento con ialuronidasi in eco guida.
A causa della potenziale gravità delle complicanze vascolari, gli autori raccomandano vivamente che tutti gli iniettori ricevano una formazione particolare per quanto riguarda il background teorico e pratico della gestione delle complicanze, dato che l'invio immediato a un oftalmologo può essere troppo tardivo in quanto il lasso di tempo per ripristinare la riperfusione della retina ischemica deve avvenire al massimo entro 15 minuti. Quando un paziente si lamenta di una perdita visiva immediata, sfocatura e potenziali sintomi del sistema nervoso centrale come vertigini, perdita di coscienza e nausea, si dovrebbe sospettare l'ischemia retinica ed è necessaria un'azione immediata.
I trattamenti hanno ancora un basso livello di evidenza in quanto si basano principalmente sulle opinioni degli esperti. Una singola goccia di timololo topico 0,5% può essere applicata sull'occhio interessato per ridurre la pressione intraoculare. Respirare aria in un sacchetto (di carta) può aumentare la concentrazione di CO2 e quindi ridurre ulteriormente la pressione intraoculare. Alcuni autori consigliano iniezioni retrobulbare di ialuronidasi in caso di iniezione di HA.
Gli oftalmologi raccomandano di iniettare la ialuronidasi nello spazio retrobulbare solo quando il paziente non ha percezione della luce (NLP) o quando il paziente non vede alcun movimento della mano. Se il paziente può ancora contare le dita, non è consigliabile l'iniezione retrobulbare. La diagnosi differenziale di perdita visiva acuta, anche se molto improbabile, include l'aura dell'emicrania e un ictus non correlato all'iniezione. Dopo l'iniezione di ialuronidasi e durante il trasporto in ospedale, il massaggio oculare deve essere continuato nel tentativo di spingere l'embolia attraverso i vasi capillari retinici nel sistema venoso e di ridurre la pressione intra oculare. Altre terapie per migliorare la perfusione retinica descritte in letteratura (anche se con successo limitato) possono essere prese in considerazione sono: la terapia iperbarica immediata/ossigeno, diuretici, corticosteroidi sistemici e topici, anticoagulanti e decompressione con ago della camera anteriore.
Noduli e Granulomi
NODULI
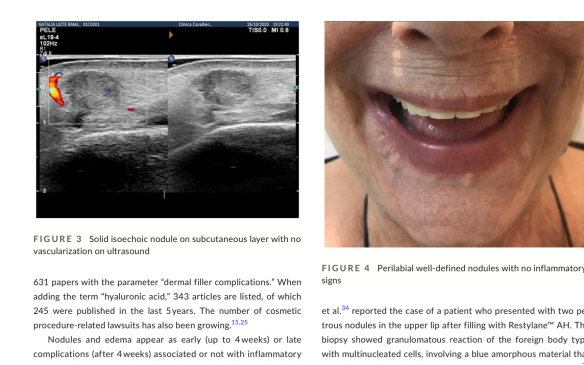
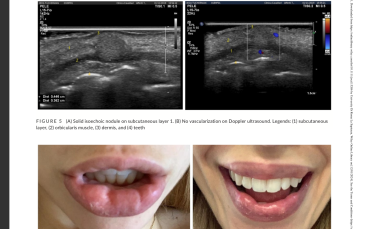
I noduli sono lesioni palpabili della pelle ma possono anche svilupparsi nei tessuti profondi o negli organi interni.La manifestazione clinica di un nodulo non ne indica la causa e quindi è importante effettuare una diagnosi appropriata. I noduli possono essere dovuti a un posizionamento errato del filler, sovra correzione, accumulo o migrazione del prodotto, infezione oppure possono essere il risultato di una reazione da corpo estraneo. Anche se il termine nodulo è spesso confuso con granuloma le due entità sono diverse. A differenza dei noduli - che sono solo una manifestazione clinica - i granulomi richiedono una diagnosi istologica e sono tipicamente il risultato di una reazione da corpo estraneo. È importante distinguere tra diversi tipi di noduli poiché hanno uno specifico percorso patologico e hanno bisogno di una strategia di trattamento diversa. È importante determinare la giusta classificazione del nodulo poiché da ciò dipende la terapia. Di seguito uno schema per riconoscere la causa del nodulo e scegliere il coretto trattamento.
NODULI DI NATURA INFIAMMATORIA (tardiva)
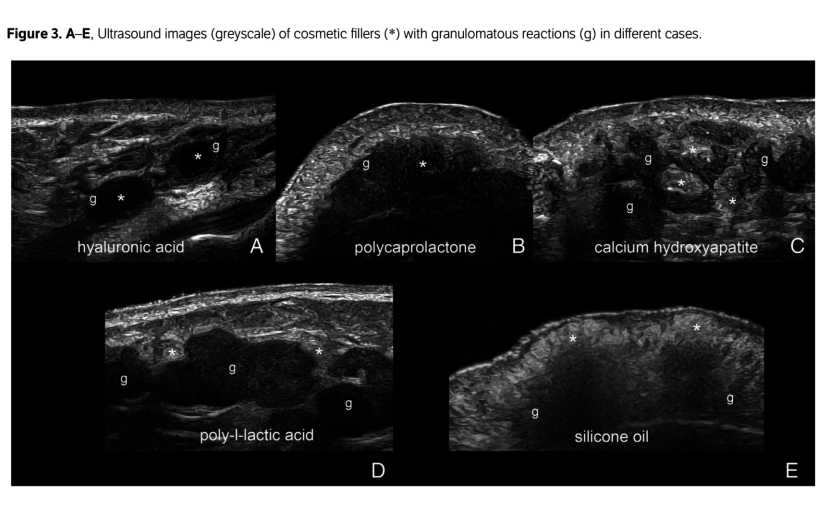
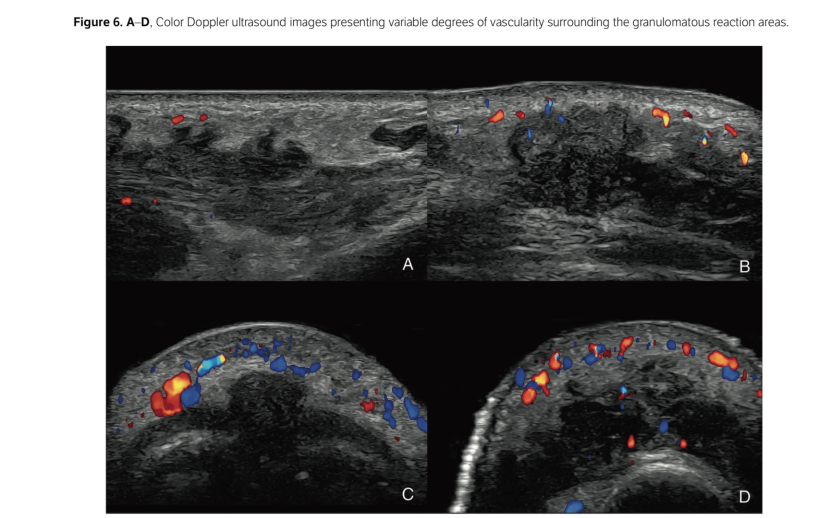
L'eziologia della reazione infiammatoria ritardata indotta dai filler di acido ialuronico non si conosce pienamente. Tuttavia, le reazioni infiammatorie ritardate sono correlate a reazioni da corpo estraneo e infiammazione ricorrente attorno al filler di acido ialuronico iniettato. Pertanto, il filler iniettato deve essere il più puro possibile. Inoltre, durante l'iniezione del filler di acido ialuronico devono essere praticate rigorose tecniche asettiche. La presenza di una reazione granulomatosa può causare noduli, grumi o gonfiori indesiderati che possono peggiorare i risultati estetici dei pazienti; pertanto, la non invasiva e precoce differenziazione ecografica ha sicuramente un ruolo clinico evidente. È importante sottolineare che l'ecografia può rilevare e identificare i filler estetici più comuni, il che ha contribuito a indagare e confermare l'anamnesi dei pazienti, spesso incompleta, e a gestire le potenziali complicanze derivanti dalle iniezioni. Possiamo presumere dall'immagine ecografica la tipologia di prodotto infiltrato.
Oggigiorno, l'ecografia ad alta frequenza (≥15 MHz) presenta una risoluzione spaziale assiale più elevata rispetto alla risonanza magnetica e può fornire informazioni anatomiche dettagliate sul tipo, la posizione dello strato tissutale e le dimensioni dei depositi, nonché rilevare la presenza di segni di infiammazione e i principali vasi nella regione. Possiamo avere pattern ecografici non legati al filler che si presenta come un nodulo ipoecogeno, pseudonodulo o tessuto diffuso mal definito. Nel caso di reazioni granulomatose secondarie a filler, questo nodulo, pseudonodulo o tessuto interessato è adiacente o circonda le aree di deposito. Lo strato localizzato della reazione granulomatosa è più ampio del previsto e, probabilmente, ciò può essere correlato alle tecniche di iniezione, a una diffusione retrograda e/o alla distribuzione dei filler.
Entro i primi giorni dall'iniezione, i granulociti neutrofili e i monociti migrano nell'area e dopo circa 3 settimane si formano cellule epiteliali e macrofagi aggregati (cellule giganti da corpo estraneo) che iniziano la fagocitosi delle particelle di HA. Dopo circa 4 settima-ne, i fibroblasti proliferano e aumenta la sintesi e la deposizione di fibre collagene. Questo processo di biostimolazione contribuisce a generare un effetto ringiovanente dei trattamenti a base di filler ed è quindi auspicabile. Tuttavia, in rari casi, una reazione fisiologica da corpo estraneo può trastormarsi in una re azione infiammatoria patologica e granulomatosa. L'esame istologico di solito mostrerà un'infiltrazione di linfociti T CD4+, che secernono citochine quali IFN-y, TNF-a e IL-12, che determina una continua ed eccessiva attivazione dei macrofagi e un'infiammazione. Si possono distinguere istologicamente i granulomi sclerosanti, edematosi e cistici. Le manifestazioni cliniche più comuni sono i noduli o le placche, raramente possono verificarsi anche cambiamenti cistici che possono essere confusi con un ascesso.
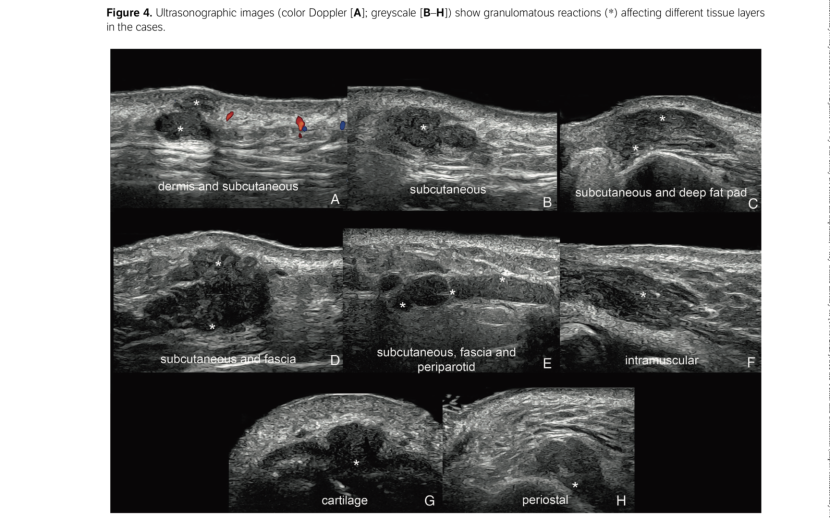
Le reazioni infiammatorie granulomatose di solito non iniziano prima di 3 o 4 settimane dopo l'inie-zione, ma possono manifestarsi dopo mesi o addirittura anni. La fisiopatologia dell' infiammazione granulomatosa dopo le iniezioni di filler è complessa e multifattoriale. È interessante notare che queste reazioni possono coinvolgere diversi strati nella stessa regione, in accordo con le sedi di deposito; tuttavia, possono estendersi oltre i siti di iniezione come una reazione sarcoidea.
I segni clinici sono:
- eritema
- edema
- dolorabilità
-
Noduli palpabili,
si deve tenere conto che almeno 2 segni su 4 dovrebbero essere presenti e i sintomi non dovrebbero comparire prima di 3 settimane dopo l'iniezione.
Conoscere l'effettiva sede anatomica della reazione granulomatosa di per sé può essere di grande beneficio nei casi che necessitano di trattamenti intralesionali come triamcinolone e ialuronidasi, che possono essere oggetto di gestione ecoguidata percutanea.
secondo luogo, se è stato utilizzato un filler di HA si raccomanda l'uso di ialuronidasi (HYAL) come trattamento di prima linea, anche nei casi in cui si sospetta che la contaminazione batterica biofilm svolga un ruolo in questa malattia multifattoriale. HYAL aiuta a degradare non solo l'acido
¡aluronico reticolato, ma anche la matrice del biofilm in cui è incorporato. Il trattamento di seconda linea consiste in iniezioni intralesionali di triamcinolone, che possono essere intensificate con 5-fluorouracile (5-FU). Artzi et al. raccomandano l'uso di una soluzione a base di triamcinolone (10-20 mg/mL), 5-FU e soluzione salina o lidocaina 1% in un rapporto 1:1:1, mentre Snozzi e Van Loghem, 2° Funt e Pavicic2' raccomandano di utilizzare un rapporto 3:5:2 (vedi Figura 13). 142 Come nel caso dei noduli non infiammatori a esordio tardivo, questi noduli possono rispondere al calore (ultrasuoni, radiofrequenza o laser intralesionale) che aiuta nello scioglimen-to. 5 Il calore intralesionale determina la liquefazione delle microparticelle di HA e a una leggera diminuzione della conta batterica del biofilm. Come ultima risorsa, si può prendere in considerazione l'escissione del nodulo. Spesso le reazioni infiammatorie granulomatose non hanno bordi ben definiti, e il tessuto diventa più simile a quello circostante, rendendo l'escissione complicata.
NODULI NON INFIAMMATORI, ESORDIO PRECOCE
Questi tipi di noduli di solito sono dovuti alla tecnica di iniezione, quando il filler viene utilizzato in eccesso o in maniera inappropriata (ad esempio, posizionamento troppo superficiale o errata scelta del filler da utilizzare nelle aree dinamiche). Questi noduli possono presentarsi immediatamente dopo l'iniezione o dopo diverse settimane. Clinicamente, i noduli non infiammatori sono noduli ben localizzabili, duri e ben delimitabili che non aumentano di dimensioni nel tempo.?' La sovra correzione si può risolvere massaggiando il prodotto e ridistribuendo il prodotto su una superficie più ampia. Se il nodulo persiste, il trattamento dipende dal prodotto che è stato utilizzato. Se si formano noduli dopo il trattamento con un filler a base di HA, l'iniezione di ialuronidasi (HYAL)
scioglierà il nodulo. A volte è necessario un secondo trattamento con HYAL. Alcuni pazienti hanno paura che si dissolva il loro HA naturale, ma è un evento reversibile e non è un buon motivo per non trattare i noduli. Inoltre, HA nativo ha una breve emivita, da 3 a 5 minuti nel sangue, meno di un giorno nel tessuto connettivo e da 1 a 3 settimane nella cartilagine.
I NODULI DOVUTI A UN'INFEZIONE
Insorgono entro pochi giorni fino a un massimo di due settimane dal trattamento. Occorre distinguerli dalla "normale" reazione infiammatoria dovuta alle iniezioni di filler poiché la reazione normale non ha bisogno di alcun trattamento. Il trattamento di prima linea quando si sospetta un'infezione acuta è la terapia antibiotica. I casi lievi possono essere trattati con successo con antibiotici orali ad ampio spettro. Amoxicillina/clavu-lanato 625 mg 3 volte al giorno o, in caso di allergia alla penicillina, si raccomanda clindamicina 600 mg tre volte al giorno per 7-10 giorni. I casi che non si risolvono o i casi più gravi richiedono antibiotici per via endovenosa. Se possibile, si dovrebbe chiedere una consulenza specialistica in-fettivologica e si dovrebbe eseguire un esame colturale per personalizzare il trattamento antibiotico. Gli ascessi si possono formare in qualsiasi momento dopo alcuni giorni o mesi dopo il trattamento. Un ascesso singolo è dovuto alla contaminazione del prodotto quando si inietta la cute durante il trattamento. Ascessi multipli sono dovuti ad una contaminazione avvenuta all'interno della siringa prima dell'iniezione. Gli ascessi devono essere trattati con incisione e drenaggio e lasciatı aperti per la detersione della ferita nei giorni successivi. In base all'esame colturale si può prendere in considerazione un trattamento antibiotico mirato. Se l'ascesso si sviluppa tardivamente (settimane o mesi dopo l'iniezione) e le colture sono negative, si può trattare di un granuloma cistico e deve essere trattato come una reazione infiammatoria tardiva (vedere il paragrafo 2.4 sui noduli). Deve essere presa in considerazione la rimozione dell'impianto per evitare infezioni ricorrenti. Può essere eseguita l'iniezione di ialuronidasi accompagnata al trattamento antibiotico per prevenire un'ulteriore diffusione dell'infezione
NODULI NON INFIAMMATORI A ESORDIO TARDIVO
Sono il risultato di una iniezione a base di PLLA e di riempitivi particolati (ad esempio, CaHA). La migrazione e l'accumulo di questi prodotti forma questo tipo di noduli. Inizialmente occorre rompere meccanicamente il nodulo mediante massaggi vigorosi o punture con aghi. Se il nodulo non si risolve spontaneamente si può utilizzare l'iniezione in-tralesionale di farmaci. Si inizia con l'iniezione intralesionale di steroidi. Per prevenire l'atrofia cutanea si devono usare piccole quantità di steroidi. Nel caso non vi sia la risoluzione del nodulo si possono eseguire iniezioni intralesionali di 5-fluorouracile (5-FU), triamcinolone e lidocaina. Si consiglia un dosaggio di 0,5 ml di 50 mg/ml di 5-FU, 0,3 ml di 10 mg/ml di triamcinolone (o 40 mg/ml di triamci-nolone, in base alla localizzazione) e 0,2 ml di lidocaina 2% con adrenalina. La quantità dipende dalla localizzazione del nodulo: in un'area delicata come il solco lacrimale o le labbra si utilizza un dosaggio interiore rispetto a un nodulo profondo sito sul piano periosteo come per esempio a livello del mento.
Un interessante case report ha descritto un nodulo di CaHA riassorbito di più del 90% dopo una settimana grazie all'iniezione di 0,2 ml di una soluzione di 1,6 ml composta da 1,0 ml di 50 mg/ml di 5-FU, 0,5 ml di 4 mg/ml di desametasone e 0,1 ml di 10 mg/ml di triamcinolone. 14* Alcuni studi riportano che il laser frazionato può migliorare l'aspetto del materiale visibile nelle labbra e nelle palpebre inferiori se un filler particolato viene assorbito e forma un nodulo. L'ultima opzione è l'escissione del materiale iniettato che forma noduli, ma questa opzione viene usata solo se tutte le altre falliscono.
Wortsman et al considerano la necessità di esami ecografici standardizzati durante la comparsa di queste formazioni. Questa tecnica di imaging può aiutare a distinguere se una protuberanza o un gonfiore siano dovuti a un riempimento eccessivo o, addirittura, a una reazione granulomatosa; pertanto, l'ecografia può supportare la gestione e il follow-up di questi casi in modo più accurato. In conclusione, l'ecografia può fornire informazioni anatomiche preziose e dettagliate a supporto della diagnosi e della gestione, nonché preziose informazioni sulle reazioni granulomatose ai filler cosmetici.
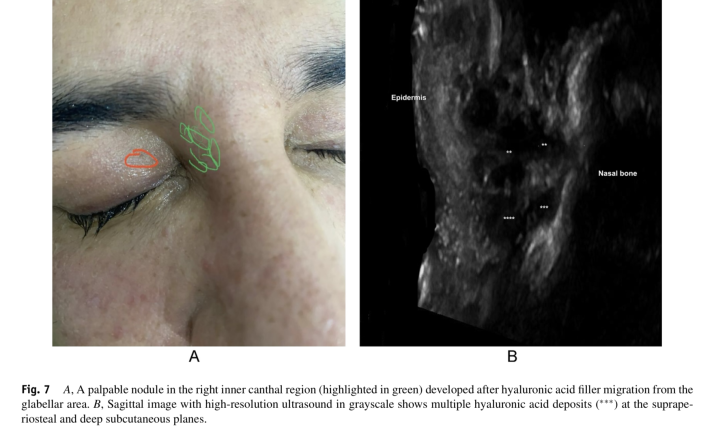
Migrazione dei filler
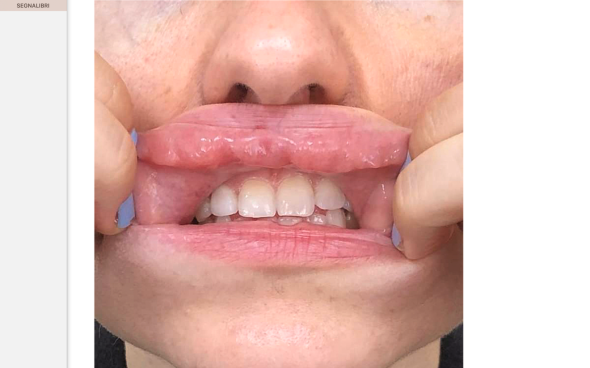
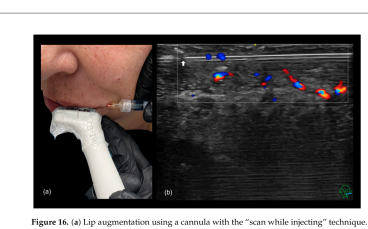
Infiltrazioni in ecoguida con cannula da 22G. Si noti come gli elementi vascolari siano presenti in sede sotto mucosa profonda